A veces, las historias más difíciles de contar no empiezan con una víctima, sino con alguien que observa el daño desde dentro y decide romper el silencio. Eso es lo que ha hecho un ginecólogo del Hospital Virgen de la Arrixaca con un informe que ha hecho llegar a la redacción del programa «El último tren» de RNE. Un profesional que lleva años viendo el procedimiento de interrupción del embarazo en la Región de Murcia desde la primera línea. Y que, ahora, pide permanecer en el anonimato porque teme represalias dentro de su propio servicio.
El médico, en activo y con amplia experiencia, define la situación con una palabra: “dramática”. Y acusa al protocolo murciano de ser “cruel, irrespetuoso, falto de información, carente de seguridad médica y, en algunos casos, incluso negligente”. Un procedimiento «doble fase o mixto» que no es exclusivo de la Región de Murcia. El medio digital Newtral ha documentado casos en Madrid, Extremadura y Andalucía.
Un procedimiento en dos fases que la ley no avala
El ginecólogo explica que, desde 2023, la Región de Murcia aplica un protocolo que divide los abortos entre las semanas 14 y 22 en dos etapas: feticidio en una clínica privada y expulsión posterior en el hospital público. Ambas fases se realizan con días de diferencia y con la mujer en su casa con el feto ya fallecido, algo que no aparece en ninguna guía científica y que la legislación estatal no contempla.
Según el informe, las pacientes son informadas verbalmente por un trabajador social de esta obligación y “expulsadas del sistema público” . No reciben información por escrito; tampoco alternativas.
“Como un matadero de bebés”: secuela psicológica de por vida
Una de las afirmaciones más duras del documento describe el impacto emocional de esta derivación forzosa. El ginecólogo relata que muchas mujeres, en pleno duelo por un diagnóstico fetal grave, deben acudir a una clínica privada que desconocen y sin acompañamiento médico adecuado. En sus palabras: “La paciente se dirige a la clínica concertada sin otra opción, como a un ‘matadero’ de bebés. Esto origina una secuela psicológica a la madre y familia de por vida.”
El documento no suaviza nada. Porque, según el autor, no hay manera suave de relatar lo que se está haciendo con estas mujeres.
Él mismo escribe que llegan a esos centros “sin saber lo que les van a hacer”. Y que, después del feticidio, vuelven a su casa. Allí esperan: un día para iniciar la medicación, otro día para ingresar, otro más para expulsar en el hospital. Solas, con la pena, con el feto fallecido.
Riesgos físicos graves: roturas uterinas, sangrado masivo y pérdida del útero
El especialista alerta de que las clínicas privadas no disponen de hospitalización. Cierran a las 22.00 horas. Eso implica que muchas mujeres con embarazos de más de 14 semanas, en vez de recibir tratamiento médico seguro y supervisado, son llevadas directamente al quirófano. “En muchos casos, el tratamiento médico no llega a hacer su efecto por las prisas y va siempre seguido de tratamiento quirúrgico.”
La consecuencia es un aumento de complicaciones severas: «Riesgos de roturas uterinas, sangrados masivos, pérdida del útero materno y secuelas físicas irreversibles».
En los casos en que las pacientes intentan completar las dos fases en un solo día -algo que el propio personal colaborador de la clínica sugiere verbalmente, según el documento- los riesgos se multiplican.
Un comité clínico que bloquea casos y obliga a “huir a Bruselas”
El informe denuncia también el funcionamiento del Comité Clínico encargado de autorizar abortos más allá de la semana 22. Según el ginecólogo:
- Sus miembros son “elegidos a dedo”.
- “Muchos de ellos son objetores de conciencia declarados.”
- Deciden unilateralmente qué defectos fetales se consideran suficientemente graves.
- Pueden bloquear la intervención incluso contra la opinión de los padres.
Las consecuencias son devastadoras. Hay mujeres con diagnósticos genéticos incompatibles con la vida fetal que, pese a ello, no obtienen autorización y se ven obligadas a viajar al extranjero: «La paciente…se ve obligada a huir a Bruselas para la evacuación sin ningún tipo de apoyo emocional ni económico».
No es la objeción, es el miedo
Una de las conclusiones más relevantes del informe es que en la Región de Murcia no falta personal dispuesto a practicar abortos por causas médicas. El ginecólogo cita una encuesta interna realizada a más de 60 profesionales y un tercio no es objetor en ninguna circunstancia, un tercio es objetor en cualquier circunstancia y un tercio solo en algunos casos.
Hay recursos humanos suficientes en la sanidad pública para asumir estos procedimientos. Entonces, ¿por qué no se hacen? La respuesta del ginecólogo es directa: «El limitante…es el señalamiento. El miedo a represalias».
Describe un sistema jerárquico en el que los médicos temen quedar marcados profesionalmente si colaboran en interrupciones del embarazo:
- marginación,
- pérdida de oportunidades,
- aislamiento dentro del servicio.
Según el informe, muchos profesionales prefieren inhibirse para evitar conflictos internos. Habla de marginación interna, castigos profesionales, aislamiento. Habla de un sistema jerarquizado donde obedecer protege… y actuar cuesta. “Es más fácil inhibirse y seguir la corriente del grupo para no sufrir represalias.”
La pregunta clave: por qué la Región de Murcia no cumple la ley
El médico plantea la cuestión central que atraviesa todo el documento: «Si tan sencillo es, ¿por qué no se realiza en la sanidad pública como ordena la ley?». Y señala tres factores:
1-El señalamiento interno, el principal freno.
2-Condicionantes políticos, aunque no decisivos.
3-Objeción de conciencia, pero con suficientes profesionales disponibles para cubrir el servicio.
La alternativa existe y es viable
El ginecólogo insiste en que es perfectamente posible realizar un aborto por causas médicas en una única fase en el hospital público: feticidio en menos de una hora, proceso respetuoso e informado, sin traslados, sin días en casa con el feto fallecido, con apoyo emocional y con los estándares de seguridad de un hospital público.
Lo hace actualmente el propio hospital Virgen de la Arrixaca en los casos de más de 22 semanas, y no existe objeción para evacuar fetos fallecidos. Por tanto, no hay impedimento clínico, técnico ni legal. Solo hace falta voluntad.
El caso de Romina
Romina tiene 34 años. A principios de septiembre ingresó de urgencia en el Hospital Virgen de la Arrixaca, en Murcia, después de sufrir un shock hemorrágico durante un legrado practicado en una clínica privada. Estaba embarazada de casi 23 semanas. Los médicos habían detectado que su bebé -una niña- presentaba una malformación incompatible con la vida.

La derivación a la clínica privada no se produjo por criterio médico, sino tras la recomendación del trabajador social que la atendió. Fue él, y no un facultativo, quien le aconsejó interrumpir allí el embarazo. “Serán solo 15 minutos”, recuerda que le dijo. También le aseguró que sería más rápido que el procedimiento habitual en doble fase: feticidio en el centro privado y posterior expulsión en el hospital público.
Lo que ocurrió después fue muy distinto a lo que le habían prometido. Romina empezó a sufrir complicaciones y una pérdida masiva de sangre que obligó a su traslado urgente a la Arrixaca. Allí los profesionales lograron estabilizarla, pero las lesiones internas eran tan graves que tuvieron que extirparle el útero para salvarle la vida.
“Había sangre por todas partes. Me hicieron una carnicería en esa clínica.Yo no podía tener un parto normal debido a dos cesáreas previas, nadie advirtió de ello» y añade «la clínica privada en la que me metieron es lo más frío que yo he visto nunca. Se te ponen los pelos de punta”, relata Romina, que ahora reúne fuerzas para presentar una denuncia contra el SMS por no atenderla como marca la ley.
Su historia, sin embargo, no es un caso aislado. Asociaciones de mujeres y colectivos de apoyo a la salud reproductiva vienen alertando desde hace años de situaciones similares: derivaciones inadecuadas, falta de información clara, intervenciones en centros privados sin garantías suficientes y, en ocasiones, procedimientos que acaban en emergencias hospitalarias evitables.
El episodio que ha vivido Romina refleja un problema estructural que afecta a muchas otras mujeres que, en momentos de extrema vulnerabilidad, no siempre encuentran un itinerario sanitario seguro, humanizado y correctamente protocolizado.
El caso de Lucía: “Entré en Urgencias con mi bebé muerto entre las piernas”
Lucía, 28 años, ha vivido dos interrupciones del embarazo que describe como “episodios traumáticos” derivados no solo de la pérdida, sino del trato recibido. En declaraciones a RNE, ha relatado que su primera experiencia ocurrió en 2023, cuando tras la ecografía de las 12 semanas le comunicaron que su bebé tenía “una trisomía incompatible con la vida”. Asegura que, sin explicarle alternativas, fue derivada directamente a una clínica privada: “No conocía mis derechos, no se me informó de las posibilidades que tenía y se me expulsó de la sanidad pública”.
Lo que vivió allí la marcó profundamente. “Se me administró medicación sin anestesia y solo recuerdo llegar casi inconsciente a lo que se supone que es un quirófano. Para mí son bajos comerciales, nada más”. Tras el procedimiento acabó en tratamiento psiquiátrico: “Me diagnosticaron estrés postraumático por el tratamiento recibido”. Nadie se identificó: “No sabía si eran médicos, enfermeros u obstétricos; vas como un cordero”.
Medio año después volvió a quedarse embarazada. El feto presentaba acrania. De nuevo debía interrumpir el embarazo, pero el recuerdo de la clínica le provocaba pánico: “No quería volver a pasar por eso”. Cuando pidió ser atendida en un hospital público -según relata- volvió a encontrarse con negativas. En una reunión con el jefe de Obstetricia, asegura que le dijeron: “que si lo traía muerto, pues me iban a tratar, pero no podían interrumpirlo”. Aquella frase -explica- la dejó desarmada.
Finalmente, y tras discutir con el jefe de Obstetricia, aceptó una modalidad mixta: fetólisis en la clínica privada y legrado en La Arrixaca. Pero al regresar al centro privado asegura que intentaron presionarla: “En la camilla me increparon porque no quería hacer allí el legrado completo”. La intervención -cuenta- fue “muy dolorosa y desagradable”: “Me trataron muy mal, veían cómo sufría y les daba igual”.
Lo peor llegó después. Aunque le dijeron que ingresaría en 48 horas, su cuerpo se adelantó. “Me puse de parto en casa”. Y ocurrió lo impensable: “Aborté en el coche camino de La Arrixaca. Crucé las puertas de Urgencias del Materno Infantil con mi bebé muerto entre las piernas y cogido con las manos”.
Para Lucía, lo vivido es inasumible: “Esto no puede ser. No es digno ni aceptable. Debe denunciarse para que no le pase a más mujeres».
Aumenta el número de interrupciones voluntarias del embarazo
En España se practicaron 106.172 interrupciones voluntarias del embarazo en 2024, según el último informe del Ministerio de Sanidad. Son 3.075 más que el año anterior, un incremento del 2,98 %, con una tasa nacional que asciende a 12,36 abortos por cada 1.000 mujeres de entre 15 y 44 años.
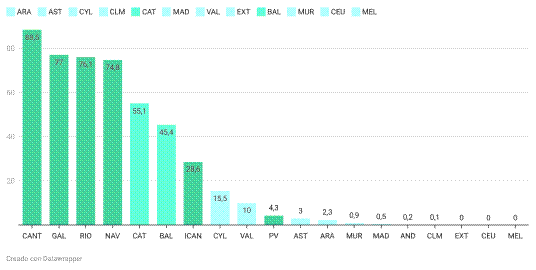
El dato más revelador no está en el volumen, sino en el dónde: casi ocho de cada diez abortos -el 78,74 %- se realizaron en centros privados, mientras que solo un 21,25 % se atendieron en hospitales públicos, pese a que la ley obliga a garantizar este servicio en la red pública y en el centro más cercano al domicilio de la mujer.
La estadística confirma así una tendencia sostenida de externalización que contrasta con el mandato legal y evidencia las profundas desigualdades territoriales en el acceso a la interrupción del embarazo.
Las diferencias territoriales son abismales. El informe de Sanidad confirma que Madrid, Andalucía, Extremadura, Castilla-La Mancha y la Región de Murcia son las comunidades que más externalizan la interrupción voluntaria del embarazo: en todas ellas, la práctica totalidad de los abortos se realiza en centros privados, con porcentajes que rozan o superan el 99 %. En la Comunidad de Madrid, por ejemplo, menos del 1 % se atiende en hospitales públicos; en Murcia, el 99 % se deriva a clínicas privadas; y en Extremadura o Castilla-La Mancha, la presencia del sistema público es casi testimonial.
Esta dependencia estructural de la red privada contrasta con lo que exige la ley, que obliga a garantizar el acceso en la sanidad pública y en el hospital más cercano al domicilio de la mujer.